Una disfunción metabólica en células inmunes podría ser la clave para tratar enfermedades inflamatorias crónicas de la piel, como la psoriasis. Las células T reguladoras (Treg) desempeñan un papel esencial en mantener el equilibrio del sistema inmunitario. Su función principal es evitar respuestas inmunitarias excesivas que puedan dañar el tejido sano. Sin embargo, en enfermedades como la psoriasis, estas células pierden su capacidad supresora y contribuyen a la inflamación crónica.
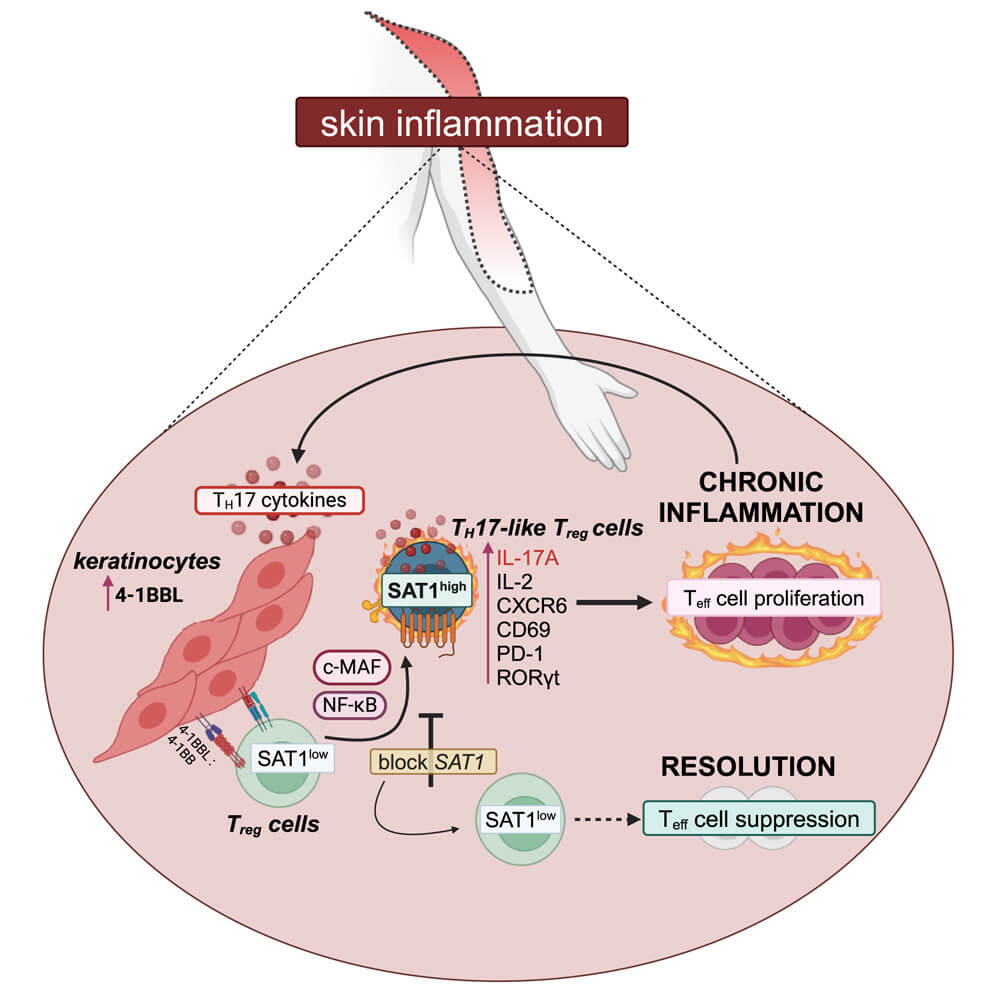
El estudio publicado en marzo de 2025 en la revista Immunity revela el papel central de la enzima SSAT1, que altera el metabolismo celular de las Treg en tejido inflamado. En lugar de calmar la inflamación, estas células comienzan a producir señales proinflamatorias como IL-17A.
SSAT1: la enzima que transforma el rol de las Treg en la piel
SSAT1 es una enzima reguladora de poliaminas, compuestos que influyen en la función y supervivencia de las células. En condiciones inflamatorias, los queratinocitos inducen la producción de SSAT1 en las Treg mediante la vía de señalización 4-1BBL/4-1BB. Este aumento activa un cambio en su comportamiento funcional.
Las Treg expuestas a altos niveles de SSAT1 pierden su capacidad supresora, aunque siguen expresando el marcador FoxP3. En cambio, comienzan a producir citoquinas inflamatorias como IL-17A y IL-2. Esta transformación ocurre sin perder del todo su identidad, pero con una pérdida clara de función reguladora.
Este fenómeno fue observado principalmente en tejido cutáneo. Los investigadores analizaron muestras de piel de pacientes con psoriasis y detectaron una subpoblación de Treg con alta expresión de SAT1, asociada con un perfil inflamatorio Th17.

Un experimento clave con modelos murinos y humanos
El equipo utilizó modelos experimentales en ratones y cultivos celulares humanos para confirmar sus observaciones. En ratones con inflamación cutánea tipo psoriasis, la inhibición farmacológica de SSAT con diminazene aceturate (DA) logró restaurar tanto el número como la función de las Treg.
Los ratones tratados mostraron una reducción notable en la inflamación cutánea, así como niveles más bajos de IL-17A. En cultivos celulares, el tratamiento con DA también impidió que las Treg se convirtieran en células inflamatorias.
Además, se comprobó que los queratinocitos inflamados expresan la molécula coestimuladora 4-1BBL, que al interactuar con las Treg activa la vía que incrementa la expresión de SAT1. Esta interacción resulta clave en el cambio de función celular.
Implicaciones terapéuticas: un blanco específico en el metabolismo
El hallazgo propone una nueva estrategia terapéutica para enfermedades inflamatorias crónicas de la piel. A diferencia de los tratamientos actuales que suprimen globalmente el sistema inmunitario, inhibir SSAT permitiría restaurar la función de las Treg sin comprometer otras defensas inmunitarias.
Diminazene aceturate demostró eficacia en el modelo murino, aunque su uso prolongado en humanos no es viable por sus efectos secundarios. Sin embargo, el estudio abre la puerta al desarrollo de inhibidores más seguros y específicos contra SSAT1.
Esta aproximación metabólica representa un cambio de paradigma, ya que se enfoca en corregir un mecanismo interno que causa la disfunción de células inmunes reguladoras, en lugar de bloquear directamente la inflamación.
Más allá de la psoriasis: potencial para otras enfermedades
Los investigadores también analizaron muestras de pacientes con dermatitis atópica, una enfermedad típicamente vinculada a mecanismos alérgicos. Sorprendentemente, también hallaron signos de disfunción mediada por SSAT1 en las Treg de estos pacientes.
Esto sugiere que el mecanismo descubierto podría extenderse a otras enfermedades inflamatorias crónicas, incluso fuera del contexto cutáneo. Se han propuesto vínculos potenciales con condiciones como la colitis ulcerosa, artritis reumatoide e inflamación relacionada con el envejecimiento.
A medida que envejecemos, se incrementa la inflamación de bajo grado en los tejidos, un fenómeno conocido como inflammaging. Esta inflamación persistente podría estar asociada a una pérdida progresiva de la función reguladora de las Treg influenciada por vías similares a las que activa SSAT1.
Limitaciones y pasos futuros
El estudio reconoció algunas limitaciones, como el tamaño reducido de las muestras humanas y el hecho de que los experimentos en ratones no replican completamente la fisiología humana.
Además, el mecanismo intracelular completo por el cual SSAT1 altera la función de las Treg aún no está totalmente esclarecido.
También es necesario desarrollar fármacos inhibidores de SSAT1 adecuados para uso humano, ya que el compuesto usado en este estudio se emplea actualmente en medicina veterinaria. Los autores destacan la urgencia de avanzar en esta dirección para llevar el hallazgo a la práctica clínica.
A pesar de estas limitaciones, el estudio aporta evidencia sólida de que la reprogramación metabólica de las células inmunes puede desempeñar un papel central en enfermedades inflamatorias crónicas.

Una nueva diana terapéutica para tratar inflamación persistente
El descubrimiento del papel de SSAT1 en la disfunción de las Treg representa un avance importante en la comprensión de enfermedades como la psoriasis. Al identificar un punto de control metabólico que puede ser modificado, se abre una vía terapéutica con potencial para ser más específica y con menos efectos adversos que los tratamientos actuales.
Restaurar la función inmunorreguladora sin comprometer la defensa del organismo es uno de los principales desafíos en inmunología clínica. Este estudio aporta una herramienta clave para lograrlo, con aplicaciones que podrían ir más allá de la piel y extenderse a otros trastornos inflamatorios del cuerpo humano.
Referencias
- Neuwirth, T., Malzl, D., Knapp, K., Tsokkou, P., Kleissl, L., Gabriel, A., Stary, G., et al. The polyamine-regulating enzyme SSAT1 impairs tissue regulatory T cell function in chronic cutaneous inflammation. Immunity. (2025). doi: 10.1016/j.immuni.2025.02.011




